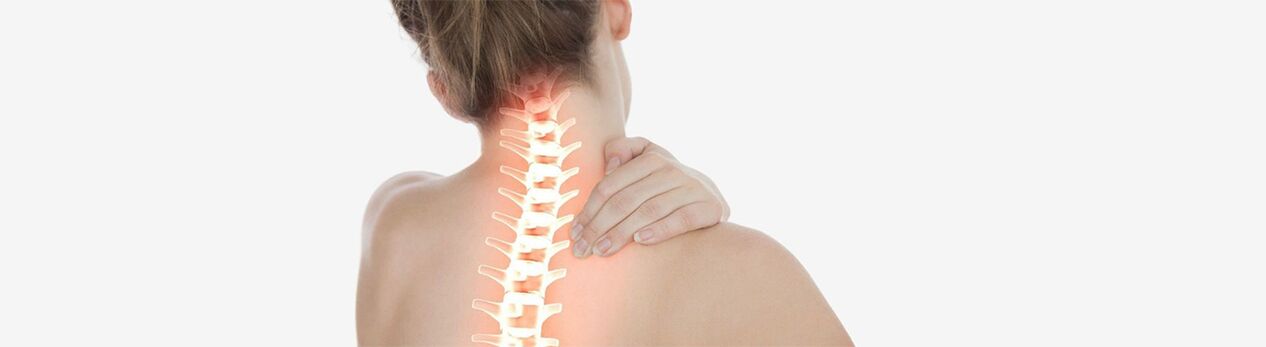
Osteochondroza szyjna jest przewlekłą chorobą zwyrodnieniową tkanek chrząstki stawowej, występującą najczęściej w krążkach międzykręgowych odcinka szyjnego kręgosłupa, ponieważczęściej są one narażone na duże obciążenia, których efektem jest spadek sprężystości, spłaszczenie i ścieńczenie krążków międzykręgowych, a następnie ich zastąpienie tkanką kostną. W miarę postępu procesu zwyrodnieniowego zaangażowane są otaczające struktury. Powoduje to rozwój całego zespołu objawów, które pozbawiają pacjenta komfortowego życia.
Dlaczego osteochondroza szyjna jest niebezpieczna?
Osteochondroza szyjna to zmiany patologiczne w tkankach krążków międzykręgowych i samych kręgach. Ze względu na przerzedzenie tkanek miękkich zmniejsza się efekt amortyzacji kręgów, ucisk włókien nerwowych i naczyń krwionośnych, zmniejszenie ruchomości odcinka szyjnego kręgosłupa i ograniczenie rotacji głowy. W wyniku tej choroby pogarsza się krążenie i dopływ krwi do mózgu, występują migreny, bóle głowy, napięcia, klasterowe bóle głowy, zaburzenia rytmu serca, zaburzenia rytmu oddechowego, pogorszenie pamięci, wzroku, koordynacji i uwagi, przepukliny międzykręgowe, nacieki mózgowe zaburzenia i dochodzi do udaru.
Przyczyny osteochondrozy
Co prowadzi do osteochondrozy szyjnej?
Szereg czynników prowadzi do osteochondrozy szyjnej, z których każdy pogarsza przebieg choroby:
- Siedzący tryb życia (praca siedząca);
- Nadmierna masa ciała;
- Nieprawidłowa postawa;
- Przewlekłe choroby układu mięśniowo-szkieletowego (skolioza, płaskostopie, deformacje kończyn dolnych w kształcie X i O), przyczyniające się do nierównomiernego rozłożenia obciążenia na kręgosłup;
- Wrodzone patologie rozwoju kręgosłupa;
- Nadmierne, powtarzalne obciążenie kręgosłupa;
- Dziedziczna predyspozycja;
- Kontuzje.
Symptomy i objawy
- Systemowe zawroty głowy;
- Ból w tylnej części głowy, szyi, okolicy kołnierza;
- Hałas lub dzwonienie w uszach;
- Pojawia się uczucie braku powietrza, niemożność wzięcia głębokiego oddechu, rozwija się silna duszność;
- Nudności i wymioty, nasilające się przy próbie obrócenia głowy;
- Zmniejszona ostrość wzroku, migoczące plamki lub mgła przed oczami;
- Wahania ciśnienia krwi trudne do skorygowania za pomocą leków;
- Omdlenia spowodowane skurczem naczyń;
- Uczucie guza w gardle, bolesność, suchość, problemy z połykaniem, ból stawu barkowego;
- Drętwienie palców.
Stopień rozwoju osteochondrozy
W procesie rozwoju osteochondrozy szyjnej wyróżnia się cztery kolejne etapy, które określają nasilenie objawów i ogólny stan pacjenta.
- Scena 1. Grubość krążków międzykręgowych nieznacznie się zmniejsza. Nie ma praktycznie żadnych objawów, czasami pojawia się lekki dyskomfort w szyi, na przykład podczas długotrwałego przebywania w niewygodnej pozycji.
- Etap 2.Wysokość krążka staje się jeszcze mniejsza, rozpoczyna się patologiczny wzrost tkanki chrzęstnej i pojawiają się wypukłości (występy). Pacjent odczuwa ciągły ból, osłabienie, drętwienie twarzy i sztywność odcinka szyjnego kręgosłupa.
- Etap 3.Włóknisty pierścień otaczający rdzeń krążka pęka i powstaje przepuklina międzykręgowa. Kręgosłup ulega zauważalnej deformacji, co zwiększa ryzyko zwichnięć i podwichnięć kręgów. Ból staje się trwały i towarzyszą mu inne objawy osteochondrozy.
- Etap 4.W kręgosłupie zachodzą nieodwracalne zmiany: pojawiają się narośla kostne, krążek międzykręgowy zostaje zastąpiony tkanką bliznowatą i traci zdolność do absorbowania obciążenia. Objawy stają się poważne i mają znaczący wpływ na styl życia i samopoczucie pacjenta. Jakość życia spada.
Leczenie osteochondrozy kręgosłupa szyjnego
Leczenie osteochondrozy szyjnej wymaga zintegrowanego podejścia; istnieją metody leczenia nielekowego, leczniczego i chirurgicznego.
W zależności od sytuacji klinicznej stosuje się:
- Masaż (specjalistyczny, neurologiczny w celu usunięcia skurczów i blokad);
- Ćwiczenia terapeutyczne (w celu poprawy krążenia krwi);
- Osteopatia (dzięki tej procedurze usuwa się blokady i skurcze, przywraca krążenie krwi i poprawia procesy metaboliczne mózgu);
- Terapia manualna;
- Trakcja komputerowa;
- Fizjoterapia.
Leczenie niefarmakologicznepomaga zmniejszyć nasilenie objawów oraz zmniejsza częstotliwość i nasilenie zaostrzeń, poprawia ukrwienie dotkniętego obszaru, usprawnia procesy metaboliczne i regeneracyjne.
- Wzmacnia działanie leków;
- Pomaga wzmocnić szkielet mięśniowy i ustabilizować kręgosłup;
- Eliminuje skurcze i blokady mięśni
Leczenie niefarmakologiczne obejmuje również noszenie szyny Shants.
Opona Shantsa
Szyna Shants lub kołnierz Shants to miękki bandaż o pewnym stopniu unieruchomienia odcinka szyjnego kręgosłupa, stosowany w profilaktyce i leczeniu urazów i chorób kręgosłupa szyjnego. Obszar zastosowania: pomoc medyczna w nagłych wypadkach i doraźna pomoc w przypadku wypadków drogowych, urazów w domu i w pracy, leczenie pacjentów po zabiegach chirurgicznych w odcinku szyjnym kręgosłupa.
Z założenia szyna Shants może być sztywna, półsztywna, w kształcie pierścienia, z elementami mocującymi lub bez, ale wszystkie można zdejmować i łatwo wymieniać, są łatwe w użyciu i pielęgnacji, niedrogie i mają nowoczesny wygląd, który odgrywa ważną rolę rolę w noszeniu na szyi w okresie rehabilitacji lub leczenia ambulatoryjnego.
Farmakoterapiapomaga złagodzić ból, pozbyć się zawrotów głowy, przywrócić prawidłowe funkcjonowanie korzeni nerwowych i, jeśli to możliwe, zatrzymać lub spowolnić niszczenie tkanki chrzęstnej.
- Niesteroidowe leki przeciwzapalne(mające na celu łagodzenie bólu i stanów zapalnych) stosowane są w postaci tabletek, zastrzyków, maści, plastrów;
- Leki zwiotczające mięśnie:leki eliminujące odruchowe skurcze mięśni, zmniejszając w ten sposób ból i poprawiając krążenie krwi;
- Witaminy z grupy Bw postaci tabletek pomagają poprawić przewodzenie impulsów nerwowych;
- Chondroprotektory:leki promujące odbudowę tkanki chrzęstnej.
W zależności od objawów można przepisać leki poprawiające mikrokrążenie w naczyniach mózgu, leki blokujące nudności i zawroty głowy itp.
Chirurgia
Pomoc chirurgów jest konieczna w zaawansowanych przypadkach choroby, gdy metody medyczne nie są już skuteczne.
- Chirurgiczne usunięcie przepukliny dysku(mikrodiscektomia, chirurgia endoskopowa lub przezskórna);
- Laminektomia:usunięcie wyrostków kolczystych lub łuku kręgowego, zmniejszając w ten sposób obciążenie korzenia rdzenia kręgowego;
- Nukleoplastyka:eliminacja przepukliny poprzez usunięcie części rdzenia krążka międzykręgowego.
Zapobieganie osteochondrozie
- Unikaj braku aktywności fizycznej i prowadź aktywny tryb życia;
- Urozmaicaj swoją dietę produktami bogatymi w potas i magnez;
- Zminimalizuj podnoszenie ciężkich przedmiotów;
- Śpij na poduszce anatomicznej i materacu anatomicznym;
- Regularnie się rozgrzewaj.
Często zadawane pytania
Jak zrozumieć, że zaczyna się osteochondroza kręgosłupa szyjnego?
- Ból głowy
- Ograniczenie rotacji głowy
- Upośledzona koncentracja
- Szum w uszach
- Zawroty głowy
Jak postawić diagnozę?
- Tylko lekarz może postawić diagnozę
- MRI, MSCT
Jak złagodzić ból w osteochondrozie szyjnej?
Jeśli odczuwasz ból w odcinku szyjnym kręgosłupa, powinieneś skonsultować się z lekarzem. Lekarz może przepisać niesteroidowe leki przeciwzapalne, leki zwiotczające mięśnie, przeciwskurczowe i inne leki o działaniu przeciwbólowym.
Jak uniknąć osteochondrozy?
- Rozpocznij aktywny tryb życia
- Codziennie wykonuj ćwiczenia profilaktyczne (co najmniej 10 minut dziennie)
- Opracuj codzienną rutynę
- Masaż okolicy kołnierza (2 razy w roku)
Który lekarz leczy osteochondrozę kręgosłupa szyjnego?
W pierwszej kolejności należy zgłosić się do lekarza pierwszego kontaktu, który wystawi skierowanie na niezbędne badania i postawi wstępną diagnozę. Z reguły pacjenci z potwierdzoną diagnozą osteochondrozy muszą skonsultować się z neurologiem.































